درمان عفونت های ادراری در شیراز
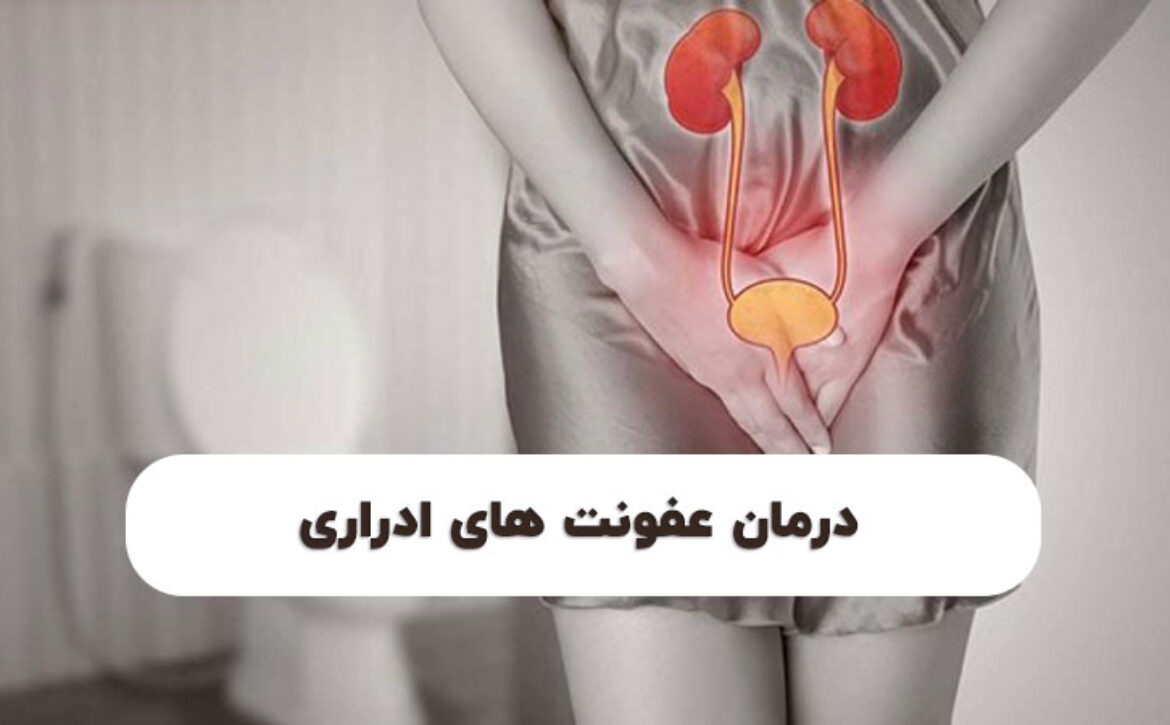
عفونتهای ادراری در زنان یک مشکل شایع و نگرانکننده است که نیاز به تشخیص و درمان دقیق دارد. این عفونتها در اغلب موارد با علائمی مانند سوزش ادرار، تکرر ادرار و درد در ناحیه تحتانی شکم بروز پیدا میکنند و در صورت عدم درمان به موقع، میتوانند به مشکلات جدیتری منجر شوند.
درمان عفونتهای ادراری اغلب شامل مصرف آنتیبیوتیکها و رعایت بهداشت شخصی است. آگاهی از علل و عوامل تاثیرگذار در بروز عفونتهای ادراری و همچنین راههای پیشگیری از آن، نقش مهمی در حفظ سلامتی زنان ایفا میکند. در این مطلب از سایت دکتر مریم روانبد شیرازی به بررسی روشهای مؤثر درمانی و پیشگیری از عفونتهای ادراری در زنان میپردازیم تا بتوانیم به سوالات و نیازهای شما در این زمینه پاسخ دهیم.

راهکارهای تشخیص عفونت های ادراری در زنان
خوب است بدانید که تشخیص عفونتهای ادراری در زنان از اهمیت بالایی برخوردار است تا بتوان درمان مناسب را به موقع آغاز کرد. در ادامه این بخش قصد داریم تا شما را با رایجترین روشهای تشخیص عفونتهای ادراری آشنا کنیم:
- آزمایش ادرار: آزمایش ادرار یکی از اصلیترین و سادهترین روشها برای تشخیص عفونتهای ادراری است. در این آزمایش نمونهای از ادرار بیمار جمعآوری شده و از نظر وجود باکتریها، گلبولهای سفید و نیتریتها بررسی میشود.
- کشت ادرار: از دیگر روشهای تشخیص عفونت های ادراری در زنان است. به طور کلی در صورتی که نتایج آزمایش ادرار حاکی از عفونت باشد، کشت ادرار هم انجام میشود تا نوع دقیق باکتری عامل و میزان حساسیت آن به آنتیبیوتیکها مشخص شود. این روش به پزشکان کمک میکند تا بهترین دارو را برای درمان انتخاب کنند.
- تصویربرداری: در برخی موارد پزشکان ممکن است از روشهای تصویربرداری مانند سونوگرافی، سیتی اسکن یا امآرآی برای بررسی وضعیت دستگاه ادراری و تشخیص مشکلات احتمالی مانند سنگ کلیه یا انسداد استفاده کنند.
- سیستوسکوپی: سیستوسکوپی یک روش تشخیصی است که در آن یک لوله نازک و انعطافپذیر با یک دوربین کوچک به داخل مثانه و مجرای ادرار وارد میشود تا پزشک بتواند داخل دستگاه ادراری را مشاهده کند و هرگونه ناهنجاری را تشخیص دهد.
انواع روش های درمان عفونت های ادراری در زنان
نزدیک بودن مجرای ادرار به نقاطی مثل مقعد و واژن سبب شده است تا در زنان باکتریها به سادگی خود را به مجرای ادرار برسانند. از طرفی تغییرات هورمونی، استفاده از بعضی محصولات بهداشتی و ضمنا بارداری میتوانند خطر ابتلا به این دسته از عفونتها را دو چندان کنند.
در این شرایط درمان به موقع با هدف جلوگیری از پیشرفت عفونت و احتمال بروز عوارضی جدیتر مثل عفونت کلیوی از اهمیت فراوانی برخوردار است. در این بخش به بررسی انواع روش های درمان عفونت های ادراری در زنان میپردازیم.
درمان عفونت های ادراری در زنان با روش دارویی
به طور کلی یکی از اصلیترین روشهای درمان عفونتهای ادراری مصرف داروهای آنتیبیوتیک است. بسته به نوع و شدت عفونت، پزشکان ممکن است داروهای متفاوتی تجویز کنند. برخی از رایجترین آنتیبیوتیکها برای درمان عفونتهای ادراری شامل سیپروفلوکساسین، آموکسیسیلین و نیتروفورانتوئین میباشند. مصرف داروها باید مطابق با دستورالعمل پزشک باشد و دوره درمان به طور کامل به اتمام برسد تا از مقاومت باکتریها جلوگیری شود.
لازم به ذکر میباشد که علاوه بر آنتی بیوتیکهای مذکور، معمولا از ترایمتوپریم–سولفامتوکسازول (TMP-SMX) نیز در این مواقع استفاده میشود؛ نوعی ترکیب آنتی بیوتیکی که نقش مهمی در درمان انواع عفونتهای ادراری دارد و پزشکان آن را اصولا برای درمانهای کوتاه مدتی که سه تا یک هفتهای هستند، تجویز میکنند.
توجه : به هیچ عنوان دارو های معرفی شده را بدون تجویز و مشورت با پزشک و به صورت خود درمان مصرف نکنید.

افزایش مصرف مایعات
یکی دیگر از روشهای موثر در درمان و پیشگیری از عفونتهای ادراری، افزایش مصرف مایعات است. مصرف آب به مقدار کافی میتواند به خروج باکتریها از دستگاه ادراری کمک کند و احتمال عفونت را کاهش دهد. همچنین، مصرف نوشیدنیهای غنی از آنتیاکسیدان مانند چای سبز نیز میتواند مفید باشد.
رعایت بهداشت شخصی
رعایت بهداشت شخصی نقش مهمی در پیشگیری از عفونتهای ادراری دارد. شستشوی منظم ناحیه تناسلی با آب و صابون ملایم، اجتناب از استفاده از محصولات بهداشتی معطر و پوشیدن لباسهای زیر نخی و تمیز از جمله توصیههای بهداشتی است که میتواند به کاهش عفونتهای ادراری کمک کند.
استفاده از مکملهای غذایی
برخی مطالعات نشان دادهاند که مصرف مکملهای غذایی مانند کرنبری (بلوبری قرمز) میتواند به پیشگیری و کاهش علائم عفونتهای ادراری کمک کند. کرنبری حاوی ترکیباتی است که از چسبیدن باکتریها به دیواره مثانه جلوگیری میکند و در نتیجه احتمال عفونت به این ترتیب کاهش مییابد.
ضرورت تغییر در رژیم غذایی
رژیم غذایی نیز میتواند بر سلامت دستگاه ادراری تاثیرگذار باشد. مصرف مواد غذایی غنی از ویتامین C، مانند پرتقال، توتفرنگی و فلفل دلمهای، میتواند به افزایش سطح اسیدیته ادرار و کاهش رشد باکتریها کمک کند. همچنین، اجتناب از مصرف غذاهای پرچرب و پرشکر میتواند به بهبود وضعیت سلامت کلی بدن کمک کند.
درمانهای طبیعی
برخی از افراد به استفاده از درمانهای طبیعی علاقهمندند. استفاده از دمنوشهای گیاهی مانند دمنوش بابونه و زنجبیل میتواند به کاهش التهاب و تسکین علائم عفونتهای ادراری کمک کند. همچنین، مصرف عسل و سیر به عنوان مواد طبیعی با خاصیت ضدباکتریایی نیز میتواند موثر باشد.
درمانهای تخصصی
در برخی موارد، عفونتهای ادراری ممکن است به درمانهای تخصصی نیاز داشته باشند. پزشکان ممکن است برای تشخیص دقیقتر و درمان موثرتر، آزمایشهای تکمیلی مانند کشت ادرار و تصویربرداری را توصیه کنند. در موارد شدید، نیاز به بستری شدن و دریافت درمانهای وریدی نیز ممکن است وجود داشته باشد.
برای مشاوره رایگان و دریافت نوبت برای عفونت های ادراری با شماره 09032698932 تماس بگیرید
بستر گرم و عدم استفاده از تحریککنندهها
از دیگر راهکارهای درمان عفونت های ادراری در زنان میتوانیم به بستر گرم و عدم استفاده از تحریککننده اشاره کنیم. به این منظور قرار دادن کمپرس گرم بر روی ناحیه پایین شکم و یا یک بطری آب گرم به بهترین شکل ممکن به تخفیف درد و ناراحتیهای ناشی از این عفونت کمک خواهد کرد. چرا که با افزایش جریان خون در موضع مربوطه، علائم تسکین خواهند یافت.
اما منظور از تحریک کنندهها چیست و چرا باید برای مقابله با عفونتهای ادراری از استفاده از آنها اجتناب بورزیم؟
اساسا موادی مانند الکل، کافئین و غذاهای تند این پتانسیل را دارند تا با تحریک مثانه علائم عفونت را تشدید کنند. بنابراین کاهش مصرف این گروه از مواد و تمرکز بر روی یک رژیم غذایی متعادل میتواند به خوبی به بهبود وضعیت شما کمک کند.

عدم درمان به موقع عفونت های ادراری در زنان چه پیامدهایی دارد؟
توجه داشته باشید مشکل عفونت ادراری در زنان وقتی که به موقع و با روش صحیح درمان شود، عوارضی نخواهد داشت اما پیگیری نکردن روند درمانی میتواند مشکلاتی حاد را به همراه داشته باشد. از جمله عوارض عدم درمان به موقع عفونت های ادراری در زنان میتوانیم به موارد زیر اشاره کنیم:
- ایجاد آسیبهای دائمی کلیه به دلیل عفونت کلیه ناشی از عفونت ادراری
- بروز عفونتهای مکرر به طوری که ممکن است شما در طول سه یا شش ماه و یا حتی در طول یک سال بارها به این مشکل مبتلا شوید
- افزایش احتمال زایمان نوزادانی با وزن پایین یا نارس
- ایجاد سپسیس که نوعی عارضه ناشی از عفونت است. به طور کلی این خطر وقتی ایجاد میشود که عفونت از مجرای ادرار به کلیهها برسد

سلامتی خود را به دستان متخصص بسپارید
دکتر مریم روانبد شیرازی با سالها تجربه در زمینه درمان بیماریهای زنان، به شما اطمینان میدهد که بهترین مراقبتهای پزشکی و مشاورههای حرفهای را دریافت خواهید کرد. از تشخیص تا درمان، همه چیز با توجه به نیازها و خواستههای شما انجام میشود.
سوالات متداول:
منظور از عفونت ادراری چیست و چرا این مشکل در زنان بیشتر شایع است؟
عفونت ادراری به عفونتی گفته میشود که در بخشهای مختلف دستگاه تناسلی یعنی مثانه، کلیهها و مجاری ادراری به وجود میآید. در زنان با توجه به اینکه مجرای ادراری کوتاهتر است و در نزدیکی مقعد قرار دارد، باکتریها به سادگی به مثانه منتقل خواهند شد.
چه زمانی برای درمان عفونت ادراری باید به پزشک مراجعه کنیم؟
در صورتی که شاهد علائمی همچون سوزش، تکرر ادرار، تب، درد در کمر و یا پهلو بودید، توصیه میکنیم که سریعا به یک پزشک مراجعه کنید.
آیا استفاده از آنتی بیوتیکها برای درمان عفونت های ادراری در زنان کمکی میکند؟
پاسخ این پرسش مثبت است. اصولا در بسیاری از موارد عفونت های ادراری به لطف آنتی بیوتیکها قابل درمان خواهند بود. پزشک نیز در چنین شرایطی مطابق شدت عفونت و همینطور نوع باکتری عامل عفونت، نوع و دوز آنتی بیوتیک را برای شما تجویز خواهد کرد.
آیا استفاده از البسه نخی در پیشگیری از ابتلا به عفونت های ادراری در زنان موثر هستند؟
این دسته از لباسها به دلیل فراهم کردن شرایطی برای تهویه مناسب ناحیه تناسلی و کاهش ریسک این عفونت گزینه مناسبی برای پیشگیری به شمار میآیند.
چگونه میتوان از عفونتهای ادراری پیشگیری کرد؟
اصولا رعایت بهداشت شخصی، مصرف مقدار کافی آب، اجتناب از نگه داشتن ادرار برای مدت طولانی، شستشوی ناحیه تناسلی از جلو به عقب و استفاده از لباسهای زیر نخی و تمیز از جمله اقدامات تاثیرگذار برای پیشگیری از عفونتهای ادراری هستند.
آیا رابطه جنسی میتواند باعث عفونت ادراری شود؟
در پاسخ به این پرسش باید گفت که رابطه جنسی میتواند باکتریها را به مجرای ادرار منتقل کرده و منجر به عفونت ادراری شود. برای کاهش خطر میتوان قبل و بعد از رابطه جنسی ادرار کرد و بهداشت شخصی را رعایت کرد.